腰部脊柱管狭窄症の概要

定義: 脊柱管を走行する神経組織(馬尾、神経根)が、周囲の組織(椎間板、黄色靱帯、骨棘など)により圧迫を受け、神経症状が生じる状態です。好発は L4/5>L3/4>L5/S1になります。
発生機序: 加齢による変性(Degenerative)が主であり、椎間板の膨隆、椎間関節の肥厚、黄色靱帯の肥厚・骨化、骨棘、後縦靭帯飛行、脊椎すべり、腰椎過前弯などが脊柱管を狭小化させます。
※ 画像で“狭い”だけでは症状の有無は不明なため、神経学的所見との一致が必須となります。
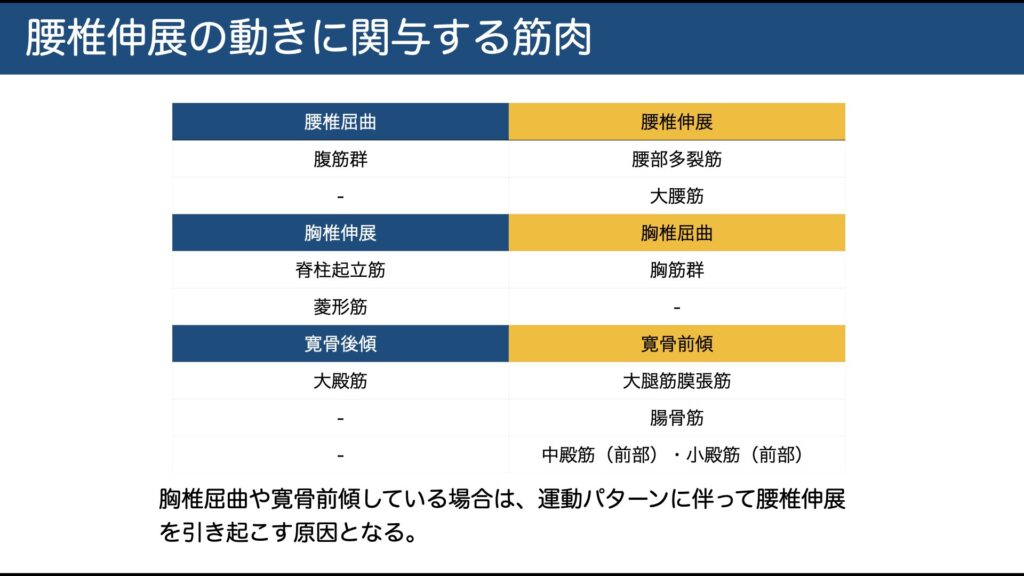
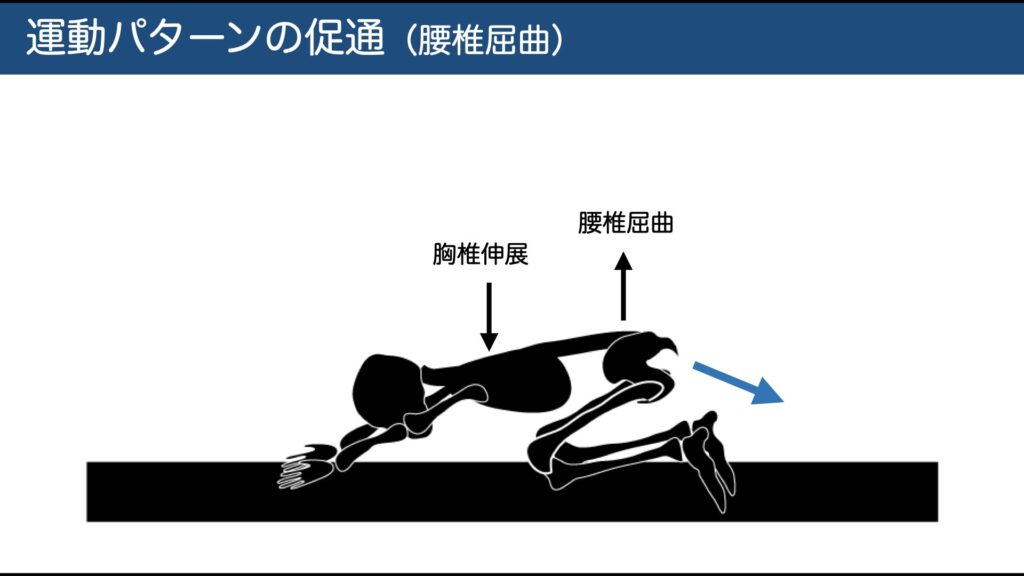
力学的特徴: 腰椎を伸展(後屈)すると脊柱管が狭まり、硬膜圧が上昇して症状が悪化します。逆に、屈曲(前屈)すると脊柱管が開き、硬膜圧が下がるため症状が軽減します。
分類: 症状により「馬尾型(両側性・会陰部異常感)」「神経根型(片側性・下肢痛)」「混合型」に分類されます。

馬尾:脊髄はL2の高さで終了し、それより下部は馬尾と呼ばれる神経根の束になるのでLCSは馬尾障害(末梢神経障害)を指す。
診察・臨床の勘所
-
後屈で悪化・前屈で軽快 → 狭窄を強く示唆。
-
神経学的評価:しびれ、筋力低下/反射低下、知覚障害。
-
間欠性跛行:カート押し・自転車で楽(前屈で管が広がる)。100m以下の歩行で症状が出る場合は重症度が高いと判断。
-
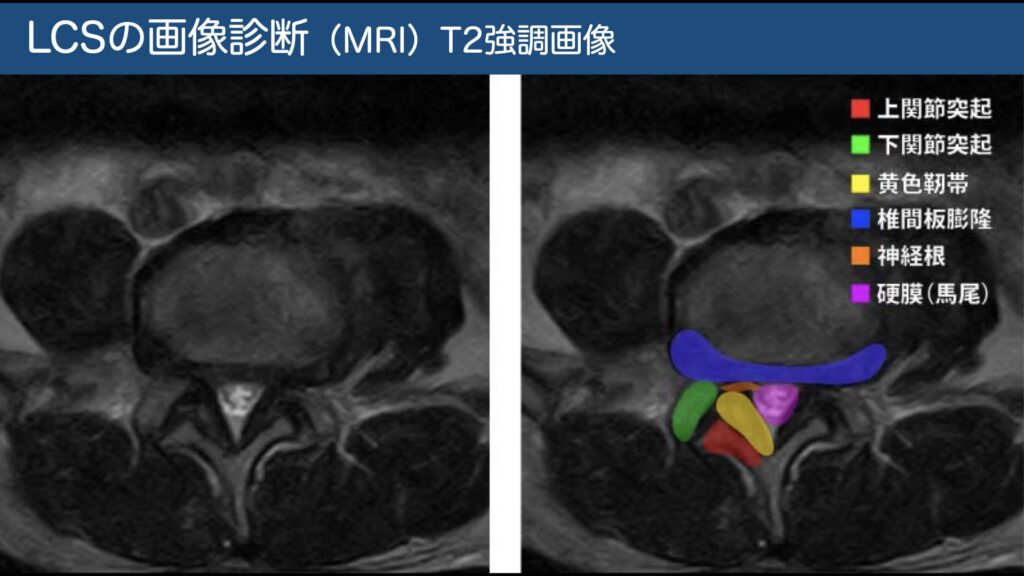
画像:MRIで横断面狭小化・黄色靱帯肥厚・椎間板膨隆などを確認(症状と整合を見る)。
神経学的評価
SLR(下肢伸展挙上)テスト、ケンプテスト(腰を後ろや横に倒して腰痛や下肢の痺れを誘発する)、腱反射、知覚検査、筋力検査などの実施により、責任高位を特定します。
鑑別のコツ
-
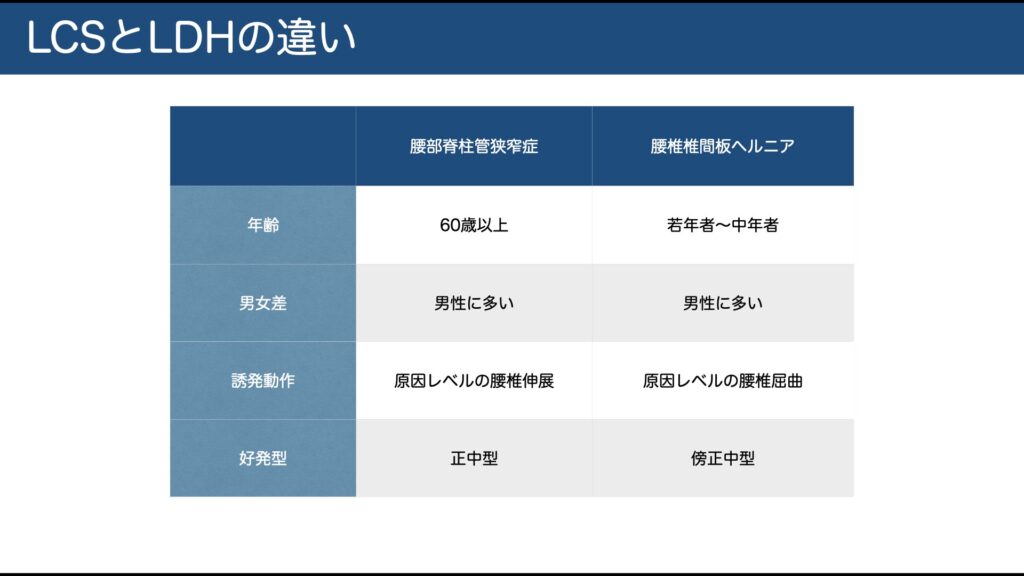
椎間板ヘルニア:前屈で悪化しやすい(若年に多い)。
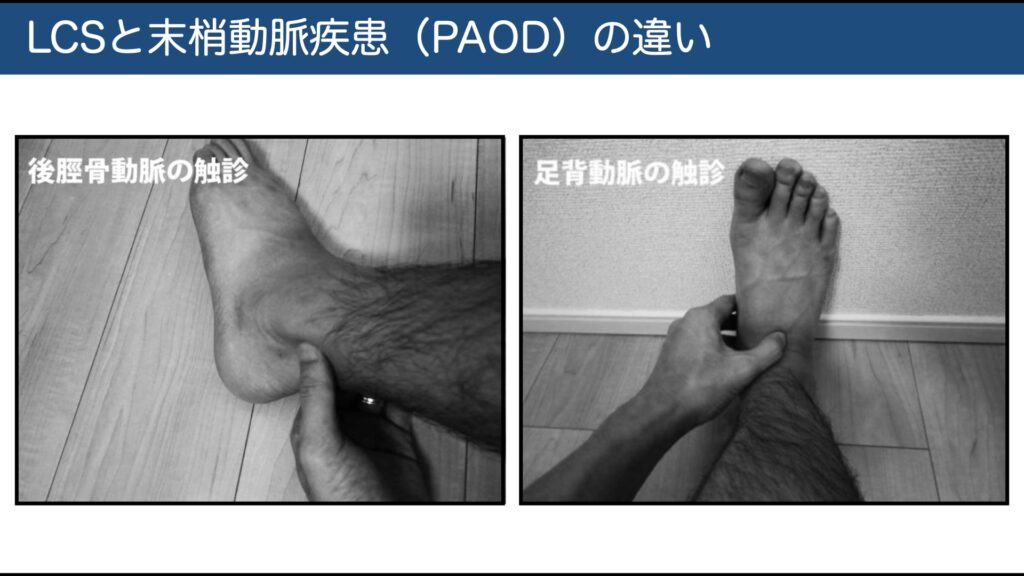
- 末梢動脈疾患(PAOD): 姿勢に関係なく、立ち止まるだけで下肢痛が軽減するのが特徴です。足背動脈・後脛骨動脈の触診や、**ABI(足関節上腕血圧比)**の計測が鑑別に有用です。
——————————————————————————–
参考文献
『成田祟矢の臨床「腰痛」』
『腰椎の機能障害と運動療法ガイドブック』
『脊柱理学療法マネジメント』
『姿勢の教科書』
『アスレティックリハビリテーションガイド』
『リハビリテーションのための画像の読み方』 ほか