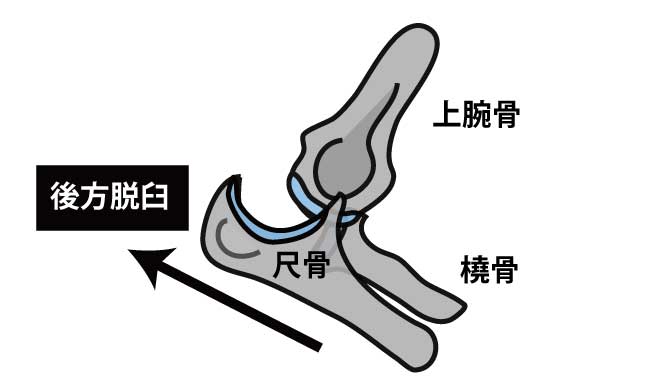
肘関節脱臼の概要
-
型:肘関節脱臼の大半は後方脱臼。次いで後外側脱臼。
-
機転:転倒で手をついて受傷(フォール・オン・アウトストレッチド・ハンド)。尺骨が上腕骨に対して後方へ外れる。
-
年齢:骨折になりやすい高齢より、思春期~成人に多い。
-
第一選択:多くは保存療法(短期固定+早期運動)。合併損傷が大きい場合は手術を検討。
肘関節の構造
肘関節は上腕骨、尺骨、橈骨の3つの骨から成り、それぞれで腕尺関節、腕橈関節、近位橈尺関節を構成します。
これらの3つの骨と関節はひとつの関節包に包まれており、総合して肘関節と呼ばれます。
 |
| ①腕尺関節 | 上腕滑車と尺骨滑車切痕で構成する蝶番関節で、肘関節の屈曲・伸展に作用する |
| ②腕橈関節 | 上腕骨小頭と橈骨頭窩で構成する球関節で、肘関節の屈曲・伸展、前腕の回内・回外に作用する |
| ③近位橈尺関節 | 尺骨頭関節環状面と橈骨尺骨切痕で構成する車軸関節で、前腕の回内・回外に作用する |
肘関節を構成する三つの関節の中で、腕尺関節が骨の安定化に最も貢献しています。
その他に、筋肉や靭帯、関節包などの軟部組織により支持性が高められています。
 |
これらの内外側支持機構が破綻することで肘関節は脱臼し、骨折を伴う場合は脱臼骨折となります。
受傷機転
単純肘関節脱臼は、ラグビーやスケートなどのスポーツによる受傷が多いことが報告されています。
また、高齢者では荷物を持ったまま転倒して受傷するケースもあります。
 |
 |
 |
損傷されやすい組織
-
後方脱臼:MCL、前方関節包、円回内筋が損傷しやすい → 外反不安定。
-
後外側脱臼:LCL、後方関節包、続いて前方関節包・MCL → 内反/回旋不安定。
-
合併骨傷:橈骨頭・肘頭・上腕骨内外側上顆の骨片が大きいほど、機能予後は悪化しやすい。
-
神経/血管:尺骨神経・正中神経・橈骨神経、上腕動脈の評価は毎回実施。
経過の目安
-
変形は明瞭で見逃しは稀。
-
1–2週:安静時痛はほぼ消退、屈伸時痛が主体。
-
2–3か月:運動時痛・腫脹はほぼ消失。ただし不安定性が残る例あり。
整復と初期対応
-
徒手整復(鎮痛/鎮静下で実施):
-
肘軽度屈曲+回外位で前腕牽引→鈎状突起が滑車を乗り越える感触で整復。
-
-
整復後は神経血管再評価+X線で位置確認。必要に応じてCTで骨片確認。
-
単純肘関節脱臼において、早期運動・短期固定・手術で長期成績の有意差は少ないとの報告あり。方針は不安定性/合併損傷で決める。
手術適応(目安)
-
広範囲の軟部損傷で伸展30–45°以上にすると再脱臼する。
-
明らかな骨折合併(橈骨頭・肘頭・上腕骨顆部など)で整復保持困難。
-
方法:靱帯修復/再建(MCL/LCL)、必要に応じ骨折固定。
 |
予後の要点
-
骨傷なし~小剥離(2–3mm):良好。回内外制限は0~30°以内が多い。
-
中等度骨片(上腕骨内外側上顆):やや劣るが約8割は回旋制限30°以内。
-
橈骨頭・肘頭骨折合併:回旋60°以上の残存が半数超、屈伸制限・疼痛も残りやすい。
リハビリテーション(保存療法の標準的流れ)
基本原則:固定は1–2週以内を目安に短く。痛みのない範囲から超早期ROMを開始しても不安定性や再脱臼は増えないとされます。
| 1.受傷直後(約0-1週間) | |
| 物理療法 | 寒冷療法(腫脹軽減)、電気療法、超音波療法(治癒促進) |
| 運動療法 | 患部外トレーニング(肩甲胸郭関節機能の向上) |
| 可動域運動 | 疼痛のない範囲で維持的に実施 |
| 2.固定除去後(1-5週間後) | |
| 物理療法 | 寒冷療法(腫脹軽減)、電気療法、超音波療法(治癒促進) |
| 運動療法 | 肘伸展筋力と外反制動機能のOKCトレーニング |
| 可動域運動 | 肘伸展および屈曲を拡大的に実施 |
| 3.積極的運動期5週以降) | |
| 運動療法 | 四つ這いからの患側体重移動、腕立て伏せなどのCKCトレーニング |
| 可動域運動 | 肘頭のモビライゼーション |
| 特異動作 | スポーツ復帰に向けての専門的なアドバイスとトレーニング |
禁忌/注意:初期は伸展+回外で荷重(手を突く等)を避ける。痛みと腫れが戻る負荷は翌日に残らない強度へ調整。
スポーツ復帰の目安
-
ROMと筋力が健側の≥80%。
-
脱臼肢位(伸展+回外/内反外反ストレス)で不安定感なし。
-
競技や合併損傷により差はあるが、3–6か月が一般的。
日常生活の注意
-
体重を手で支える動作(床からの立ち上がり、深い前方つかまり)を初期は回避。
-
ドア押し・重い鍋持ちなどは**肘軽度屈曲位で近位(体に近く)**で行う。
-
就寝時は枕で前腕支持し痛み姿勢を避ける。
-
しびれ・冷感・色調変化が出たら医療機関へ(神経/血管合併のサイン)。
よくある質問(FAQ)
Q1. どのくらい固定しますか?
A. 多くは1–2週以内です。長すぎる固定は拘縮の原因。医師指示下で早期ROMを始めます。
Q2. すぐに動かして大丈夫?
A. 痛みのない範囲の軽い屈伸は早期から推奨されます。再脱臼リスクは上がりません。
Q3. 手術は必要?
A. 広範軟部損傷で伸展すると再脱臼する、骨折合併が大きい、整復が保持できない等は手術検討です。
Q4. 後遺症で多いのは?
A. 可動域制限(特に伸展)、回内外の制限、まれに不安定性や神経症状。早期ROMと浮腫管理が鍵。
Q5. いつ運動再開できますか?
A. 競技により異なりますが、日常動作→軽負荷CKC→競技動作の順。3–6か月を目安に段階復帰。
Q6. 自宅でできること?
A. 指/手首/肩のポンピング、痛みがない範囲の肘曲げ伸ばし、冷却・挙上、姿勢工夫(体に近い位置で物を持つ)。
Q7. どんな時に受診?
A. 強い痛みの再燃、しびれ/力の入りにくさ、手指の蒼白・冷感、熱感/発赤の増悪、夜間痛の悪化は再評価が必要です。
Q8. 再脱臼を防ぐコツは?
A. 初期は肘伸展+回外+荷重を避け、MCL/LCLに過度な外反/内反ストレスをかけない。段階的に筋力とCKCを積み上げる。
最終更新:2025-09-10