外側半月板損傷の概要
半月板は内側と外側の2枚ある線維性軟骨。
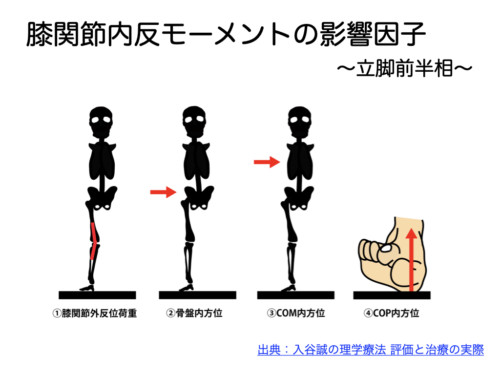
損傷は大きな捻りで起こる急性型(若年スポーツに多い)と、荷重や微小ストレスの蓄積で起こる慢性型(中高年に多い)の2タイプがあります。外側半月板は膝の外反(X脚)+回旋ストレスで障害されやすく、**動的外反(着地で膝が内側に崩れる)**が強い人はリスクが高めです。
円板状外側半月(半月板奇形)
外側半月板が円形に厚く発達した先天的形態。発生率はおよそ3〜5%、多くが外側で、両側性は15〜25%程度と報告されます。厚く引っかかりやすいためクリック・ロッキングが出やすく、損傷の頻度も上がります。
何が痛むの?
半月板自体の中心部は無侵害受容ですが、辺縁部は滑膜由来の血管・神経があり、そこに変性・腫脹・挟み込みが起きると痛みます。
典型例:屈伸での引っかかり/ロッキング、関節裂隙の圧痛、腫れ(関節水腫)、荷重時痛。
受傷パターンの要点
-
外反膝(X脚)+脛骨の回旋で外側コンパートメントに圧縮+剪断が集中。
-
過回内足(オーバープロネーション)→脛骨内旋→膝の動的外反が助長され、外側負荷が増える。
-
スポーツでは切り返し・着地、日常では階段降段・しゃがみ込みで増悪しやすい。
評価のポイント(現場でサッと)
-
徒手:外側関節裂隙の圧痛、McMurray(外側)、Apley圧迫での外側痛/クリック。
-
観察:スクワット/片脚着地での膝内側崩れ(動的外反)、足の過回内。
-
可動域:伸展ロス(+5°程度の伸展制限でも動揺が増える)、股関節外転・外旋筋の出力低下。
-
レッドフラッグ:持続ロッキング(完全伸展不能)、著明な腫脹/発熱、外傷直後の激痛+不安定感 → 整形受診を優先。
リハビリの進め方(段階的)
① 痛みと腫れを落とす
-
疼痛誘発動作の制限(深いしゃがみ、ねじれながらの屈伸、反復ジャンプは一時中止)。
-
RICE相当(急性/亜急性)+圧迫スリーブ。
-
関節の“挟み込み”回避の自動可動域:無痛域での浅い屈伸、踵触りの軽いヒールスライド。
-
伸展可動域の回復:タオル膝下で終末伸展保持(痛みなし)。伸展が戻るとラテラルスラストが減ります。
② 動きの修正(外反を減らす)
-
股関節戦略:
-
中殿筋後部・大殿筋の促通(クラムシェル、ヒップヒンジ、モンスターバンドウォーク)。
-
体幹コントロール:片脚立位で骨盤の落ち込みを防ぐドリル。
-
-
足部/足関節:
-
内側縦アーチの再学習(ショートフット)、後足部の過回内コントロール(踵骨の中間位での荷重練習)。
-
必要に応じてインソールやヒールカップで後足部の安定性を補助(過回内が強いタイプ)。
-
③ 組織の滑走と柔軟性
-
外側組織の過緊張の是正:TFL/腸脛靱帯、外側広筋、外側膝蓋支帯を穏やかにリリース。
-
前面の可動性:膝蓋上包モビライゼーションで屈伸時の“前方つっぱり”を軽減。
-
ハムストリングスは痛みのない範囲で動的に(挟み込み誘発の静的強伸張は避ける)。
④ スキル統合と復帰
-
ニーインを出さないスクワット(股関節主導、脛は軽い前傾、膝はつま先と同方向)。
-
着地ドリル:両脚→片脚、低床→高床、水平→前後/回旋へ段階的に。
-
競技復帰条件:
-
腫れ・圧痛なし
-
片脚スクワット10回で膝が内側に入らない
-
方向転換ドリルで痛み・不安定感なし
-
補助具・テーピング
-
膝スリーブ/ヒンジ付きサポーターで外反動揺を抑制。
-
McConnell系テーピングや腸脛靱帯抑制テープは一時的な疼痛軽減に有効なことが多い。
やりがちな誤り
-
痛みを我慢して深屈伸(変性を進めやすい)。
-
外側だけを揉みほぐし続ける(一次原因の股関節・足部の制御不全が残る)。
-
伸展ロスの放置(ラテラルスラストが増え、外側負荷が持続)。
よくある質問(Q&A)
Q. 手術は必須ですか?
A. ロッキングの持続や大きなバケツ柄断裂などは手術検討ですが、多くの慢性・軽中等度例は保存療法で改善が見込めます。画像だけで決めず症状・機能で判断を。
Q. 走ってもいい?
A. 腫れ・圧痛が消失し、歩行・片脚スクワットでニーインなしが条件。再開はジョグ→距離延長→坂/方向転換の順で段階的に。
Q. どの筋トレが効きますか?
A. 中殿筋後部・大殿筋のヒップヒンジ系、外旋・外転、そして**内側広筋のタイミング改善(テンポの良い膝伸展セッティング)**が柱です。
Q. インソールは有効?
A. 過回内が強いタイプでは有用なことが多いです。既製品でも効果を試し、必要なら専門店や医療機関で調整を。
最終更新:2025-10-08