トランスレーション理論とは
関節運動時、**周囲組織の硬さ(短縮・癒着・滑走不全)**があると、骨頭は硬い側と反対方向へ平行移動(translation)しやすい。その結果、反対側の関節構造に挟み込み・衝突・過荷重が起こり、痛みや組織損傷を招く——という考え方です。
代表例で理解する
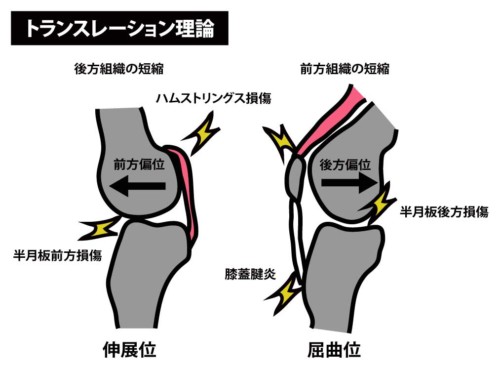
1) 膝関節(半月板・膝蓋上包)
-
伸展時に後方組織(ハム)硬い → 大腿骨が前方へ
→ 半月板前節へのストレス/前節損傷を助長。 -
屈曲時に前方組織(膝蓋上包・大腿四頭筋)硬い → 大腿骨が後方へ
→ 半月板後節への挟み込み・痛み。
臨床の当てはめ
-
深屈曲で前側が“伸張痛”・後側が“潰れ痛”:
→ 前:膝蓋上包の癒着、後:後節挟み込みを疑う。 -
介入手順
-
屈曲前に膝蓋上包のリリース(上包のつまみ上げ・滑走改善)。
-
屈曲時は膝窩に指を添え下腿を軽く牽引しながら(必要に応じ下腿内旋を誘導)後節の挟み込み回避。
-
痛みが落ち着いた可動域内で反復屈曲→徐々に拡大。
-
2) 腰椎(椎間関節障害)
-
伸展で痛い+トランスレーションを想定:
前方組織(大腰筋など)硬い → 椎間関節が後方に詰まりやすい。 -
介入:大腰筋・腸腰筋の軟部組織リリース/呼吸を用いた前方組織のトーン低下→そのうえで伸展可動域を再獲得。
※本理論は「短縮・硬さがブレを生む」ケースの説明です。
**過可動(すべり症など)**では別概念:過剰可動の制動と安定化が主眼(多裂筋・腹横筋の活性、過度な屈曲回避など)。
評価と介入のミニアルゴリズム
-
疼痛誘発動作を特定(例:膝深屈曲、膝伸展、腰伸展 など)
-
硬い側=どこか?(触診:短縮・癒着・滑走不全、抵抗感/伸張痛の出所)
-
反対側の“挟み込み・衝突”兆候を確認(圧痛、はさまれ感、クリック)
-
硬い側を先に処置(リリース/モビライゼーション)
-
挟み込み軽減操作(牽引・回旋誘導・モーションガイド)を加えて目的運動を再実施
-
安定化トレで再発予防(膝:内側広筋のタイミング、腰:多裂筋・腹横筋)
よくある誤りと対策
-
痛い側だけを伸ばす:潰れ側は“結果”。原因の硬い側を先に処置。
-
強圧で無理に可動域を出す:挟み込み増悪のリスク。牽引・軸出し+軽回旋で余裕をつくる。
-
過可動例にストレッチ多用:不安定を助長。安定化と運動制御を優先。
Q&A
Q1. translationは全関節に当てはまる?
A. はい。球関節・蝶番関節とも硬さと反対側への平行移動は起こり得ます。形状と荷重線を踏まえて解釈を。
Q2. どちら側から治療を始める?
A. 原則硬い側(原因側)→潰れ側(結果側)。膝なら上包→後節保護の順が安全。
Q3. 画像で半月板損傷があれば“原因確定”?
A. 画像=構造情報。動作時のブレと挟み込みの有無を合わせて判断。痛みの主因は滑膜・脂肪体・上包のことも多い。
Q4. すべり症にもストレッチは有効?
A. 主軸は安定化(多裂筋・腹横筋)と姿勢戦略。ストレッチは症状・不安定性を見極め最小限に。
最終更新:2025-10-08