人工股関節全置換術(THA)の概要
人工股関節全置換術(Total Hip Arthroplasty:THA)は、変形性股関節症や関節リウマチ、大腿骨頭壊死症などによって損なわれた大腿骨頭と寛骨臼(臼蓋)の両方を人工物に置換し、痛みの除去と股関節機能の回復を図る手術です 。
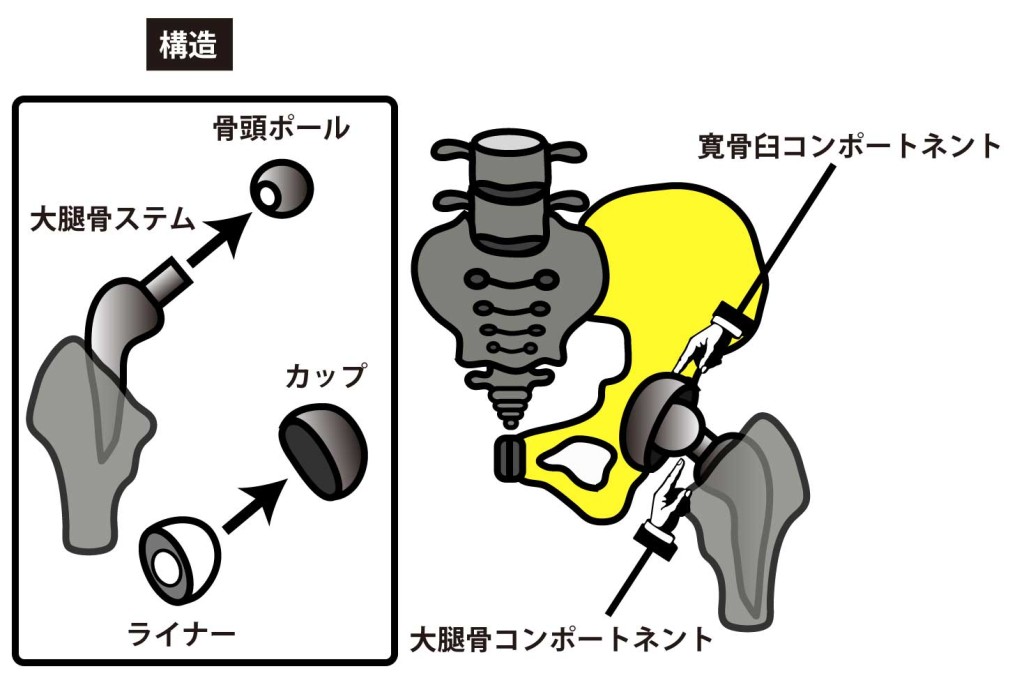
THAのインプラントは主に以下の4つのパーツで構成されます 。
- カップ(臼蓋コンポーネント): 寛骨臼に設置される金属製の殻 。
- ライナー: 関節軟骨の役割を果たす部分で、カップの内側にはめ込まれる 。
- 骨頭ボール: 大腿骨ステムの先端に取り付けられ、ライナーと接して関節運動を行う 。
- 大腿骨ステム: 大腿骨の髄腔内に挿入・固定される金属部分 。
臼蓋と骨頭の大きさについて
通常、女性の臼蓋部は48-52㎜あるのですが、従来の人工股関節では22㎜という小さなものでした。その理由として、ライナー(軟骨部)が磨り減るまでの時間を長くして、人工股関節の寿命を長くしたかったからです。

ただし、臼蓋が小さいとその分だけ可動域が制限されてしまい、その範囲を超えると股関節が脱臼してしまうという大きなリスクがありました。
それが現在では、ライナー部分が摩耗しにくい素材になってきており、薄いにも関わらず長持ちできる構造となってきています。そのため、骨頭ボールを大きくすることができ、従来よりも可動域が大きく稼げるようになりました。

人工股関節の可動域目標は屈曲100度、外転30度といわれていますが、現在は素材の進化により、さらに大きな可動域を獲得することも可能です。
インプラントの進化と耐用年数
かつてはライナー(ポリエチレン製)の摩耗と、それに伴う「ゆるみ(固定性の低下)」が長期的な課題でした 。しかし近年の素材改良(クロスリンクポリエチレンやセラミックの採用)により、摩耗は著しく減少しています 。
この素材の進化により、骨頭ボールのサイズを大きくすることが可能となり、股関節の可動域(ROM)が拡大し、脱臼リスクも低減しました 。現在では術後20年以上の長期耐用性が期待できるため、以前は60歳以上が一般的だった適応年齢も、50歳代などの比較的若い世代へと拡大しています 。
合併症と頻度(目安)
| 合併症 | 発生率 |
|---|---|
| 深部静脈血栓症(DVT) | 20–30% |
| 脱臼(初回THA) | 1–5% |
| 脱臼(再置換後) | 5–15% |
| 術中大腿骨折 | ~5% |
| 神経障害 | ~1% |
| 深部感染 | 0.2–1.0% |
| 致死性肺血栓塞栓症 | 0.5%未満 |
- 深部静脈血栓症(DVT)および肺血栓塞栓症: 術後の臥床に伴う血流停滞が原因となります 。予防には早期離床、足関節ポンプ運動、弾性ストッキングや間欠的空気圧迫法の使用が有効です 。
- 脱臼: 術後早期(3か月以内)に多く、軟部組織の修復が不十分な時期に起こりやすくなります 。
- 術中・術後骨折: インプラントの挿入時や転倒などにより発生することがあります 。
- 深部感染: 発生率は低いものの、生じると再置換術が必要になるなど重大な問題となります 。
- 神経障害: 術中の操作や、脚長補正に伴う神経の牽引などが原因で生じます 。
※長期課題:①ポリエチレン摩耗 ②ゆるみ(固定性低下)。→ 摩耗粉が骨吸収を促進しゆるみに関連。近年素材改良で減少傾向。
手術アプローチ(進入路)の特徴と脱臼リスク
手術の進入路によって、温存される筋肉や注意すべき脱臼肢位が異なります 。
- 後外側アプローチ: 最も一般的な手法ですが、短外旋筋群や後方関節包を切開するため、屈曲・内転・内旋の組み合わせによる後方脱臼に注意が必要です 。
- 外側・前外側アプローチ: 後方の軟部組織が温存されるため後方脱臼のリスクは低いですが、外転筋(中殿筋など)の一部切離を伴う場合があります 。
- 前方アプローチ: 筋肉を切断せずに隙間から展開するため、早期の機能回復が期待できます 。ただし、伸展・外旋による前方脱臼のリスクに配慮が必要です 。
THA後の神経障害(脚延長説)
高度な変形性股関節症などで患側が短縮している症例では、坐骨神経も短縮して適応しています。THAによって脚長を補正(延長)しROMを改善させると、短縮していた神経が過度に牽引され、しびれや麻痺が生じることがあります(脚延長説)。リハビリでは神経の滑走性を促す神経モビライゼーションを段階的に実施します。
リハビリテーションの進め方
目的は早期の安全なADL獲得、筋力・可動域の回復、および再脱臼の予防教育です 。
- 術前: 脱臼回避肢位の指導、足関節ポンプ運動の練習などを行います 。
- 術後早期: 痛みを見ながら早期からROM訓練や荷重歩行を開始します 。
- 筋力強化: 歩行の安定性と脱臼予防に不可欠な中殿筋および大殿筋の強化を最優先に行います 。
- 歩行訓練: トレンデレンブルグ歩行(中殿筋弱化により立脚期に反対側骨盤が沈下する)やデュシェンヌ歩行(患側へ体幹を傾けて負荷を回避する)などの跛行を修正し、正しい歩容の獲得を目指します 。
代表的な跛行と要点
-
トレンデレンブルグ歩行:立脚期に反対側骨盤が下がる(中殿筋不足)。→中殿筋強化と荷重訓練。
-
デュシェンヌ歩行:立脚期に体幹を患側へ側屈して負荷回避(より重度)。
- 股関節屈曲位歩行:大殿筋弱化・ROM制限で伸展困難 → **体幹前傾・腰椎前弯↑**で代償。
患者教育:脱臼肢位の理解
-
後外側アプローチ:屈曲+内転+内旋で後方脱臼しやすい。

-
前方アプローチ:伸展+内転+外旋で前方脱臼しやすい。
 ※「その方向だけに脱臼する」という意味ではなく、術後3か月以内は特に配慮。
※「その方向だけに脱臼する」という意味ではなく、術後3か月以内は特に配慮。
患者教育:脱臼制限の現代的考え方
従来は一律に厳しい動作制限が指導されてきましたが、近年の系統的レビューでは過度な制限は脱臼率を下げず、むしろ社会復帰を遅らせる不利益が示唆されています。現在は、手術アプローチやインプラントの設置状態に基づき、患者個別の生活様式に合わせた必要十分な教育にとどめることが、早期の機能回復に有利であると考えられています。
Q&A
Q. THAと人工骨頭置換術(HA)の違いは?
A. THAは大腿骨側と臼蓋側の両方を置換しますが、HAは大腿骨側のみを置換します。臼蓋側にも病変(軟骨摩耗など)がある場合はTHAが選択されます 。
Q. 若年でもTHAは受けられる?
A. インプラントの耐久性向上により適応は拡大しています。仕事やスポーツへの復帰を含め、生活の質(QOL)向上のために50代以下で行われるケースも増えています 。
Q. 脱臼を避けるコツは?
A. 自身の手術アプローチに応じた「禁止肢位」を理解し、生活動作(靴下を履く、椅子から立ち上がる等)に落とし込むことが重要です 。
Q. どの筋肉を重点的に鍛えるべき?
A. 骨盤の安定を支える中殿筋と、股関節を伸展させる大殿筋です。これらは歩行の安定や階段昇降、立ち上がり動作に直結します。
最終更新:2026-04-15