要点サマリー
-
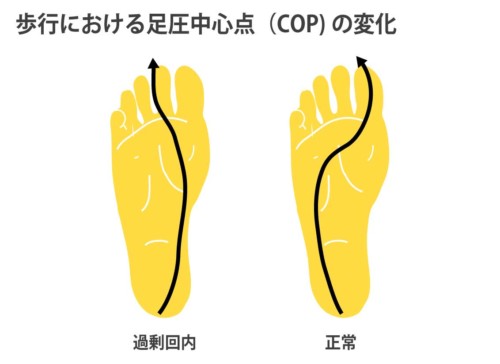
正常:COPは踵外側→外縁→母趾へ抜ける。
-
過剰回内:接地直後から内側へ逸脱し、第2–3趾で抜けやすい。
-
力学:距骨下関節の回外=安定(CPP)、回内=不安定(LPP)。
-
推進:母趾MTPは最大背屈位がCPP。母趾から抜けると推進効率と関節保護が両立。
-
介入:回外誘導テーピング/足底板+足内在筋と母趾屈筋群の強化でCOPを外縁→母趾へ戻す。
正常歩行のCOP
-
初期接地:踵外側で着く
-
立脚中期:足外縁(アウトエッジ)を前進
-
蹴り出し:**母趾(第1MTP)から離床
この軌跡は、距骨下関節(STJ)が軽度回外して閉鎖位(CPP)**をとり、ショパール関節(横足根関節)が“ロック”されて足部剛性が上がる流れと一致します。
過剰回内(オーバープロネーション)で起こること
-
COPが内側へ早期シフト→STJは**回内(LPP)**で不安定
-
第2–3趾で抜けやすく、遠位横アーチが保てない
-
固有底側趾神経の圧迫リスク↑ → モートン病
-
随伴しやすい障害:扁平足、外反母趾、足底筋膜炎、シンスプリント、アキレス腱炎、腸脛靭帯炎 など
※関節肢位の補足(ここ大事):
MTP関節(母趾・第2–5趾とも)は最大背屈(伸展)=CPP、軽度底屈(屈曲)=LPPです。
LPPを“軽度伸展”と誤解しないよう注意。
筋機能の視点
-
蹴り出し圧が第2–3趾に集中するタイプでは、**長母趾屈筋(FHL)/短母趾屈筋(FHB)/短趾屈筋(FDB)**の弱さが併存しやすい傾向。
-
後脛骨筋の制動不足は回内を許し、腓骨筋長の遠位での“母趾側誘導”が使えない人も多い。
評価のコツ(現場でサクッと)
-
立脚期の足部動画/足圧:COPが内側化していないか
-
母趾MTP:背屈可動域と痛み(CPPが作れるか)
-
後脛骨筋・FHL・FHB・FDB:徒手抵抗での反応
-
横アーチ:荷重時の潰れ、Mulder徴候(モートン病所見)
-
STJ:回外可動の手応え(“ロック感”)
介入(順序がカギ)
① まず“外縁→母趾”のレールを作る(受動的介入)
-
後足部回外誘導テーピング(Low-Dye変法)
目標:踵骨を軽度回外・内側縦アーチ支持・ショパールをロック
-
効果確認:テープありで歩行→COPが外縁化すれば“当たり”。
-
良好なら足底板(内側アーチ・後足部の回外ウェッジ)やサポーターを検討。
② 次に“自力でそのレールを使う”(能動的介入)
-
母趾ライン再教育
-
ショートフット(母趾球と踵で床をつかむ)
-
タオルギャザー:母趾主導(第2–3趾優位にさせない)
-
-
母趾屈筋群(FHL/FHB)
-
立位で母趾MTP背屈を保ったままIP関節を曲げるドリル(“ターミナルプッシュオフ”再学習)
-
-
後脛骨筋
-
ヒールレイズを軽回外・母趾抜けで行う(かかとをわずかに内に寄せ、母趾でフィニッシュ)
-
-
腓骨筋長×母趾
-
前足部外縁から**母趾球へ“流す”**足底圧ドリル(立位スwayで練習)
-
③ 歩行統合
-
合図(キュー):「踵外側で着いて、外縁をなぞり、母趾で押す」
-
ピッチはやや速めにして過剰接地時間を短縮(内側潰れ対策)。
よくある質問(Q&A)
Q1:インソールだけで治りますか?
A:**レール(外的支持)+筋(能動制御)**の両輪が必要。インソールでCOPを外縁へ誘導しつつ、母趾屈筋・後脛骨筋を鍛えて“自力維持”へ。
Q2:母趾が痛くて体重を乗せられません。
A:MTP背屈可動域の確保と脂肪体・種子骨周囲の滑走改善から。痛み0–3/10に収まる範囲でFHB優先の荷重ドリルを。
Q3:テーピングの目安は?
A:歩行でCOP外縁化・終末期の母趾抜け感が出るなら適合。皮膚トラブルがあれば中止し、装具へ切り替え。
Q4:ランで再発します。
A:接地位置・ピッチ・シューズを見直し。ミッド~フォアフットで母趾抜けが再現できるペース域から段階的に戻す。
最終更新:2025-10-08