総論(定義と前提)
-
拘縮=器質的変化(関節包・筋・筋膜・皮下組織・靱帯・腱など)の結果として生じる持続的な関節可動域(ROM)制限。
-
攣縮(過緊張・一過性の収縮)は拘縮に含めない。リラクゼーション等で即時に改善し得るため。
① 筋線維性拘縮(筋線維由来)
機序:筋線維の短縮、筋原線維の配列乱れ、Z帯の傷害などの筋そのものの器質的変化。
主因:長期固定、筋損傷後の瘢痕、筋原性疾患、Volkmann拘縮など。
補足:筋性拘縮は筋線維と筋膜に分けて把握することが重要。臨床的には筋膜性の関与が大きいことが多いとされる。
示唆:
-
低負荷・長時間(LLLD)ストレッチ、収縮後弛緩(CR)など持続伸張+段階的筋活動。
-
損傷・瘢痕が主因なら瘢痕管理(疼痛コントロール・負荷線の最適化)を優先。
② 筋膜性拘縮(結合組織性)
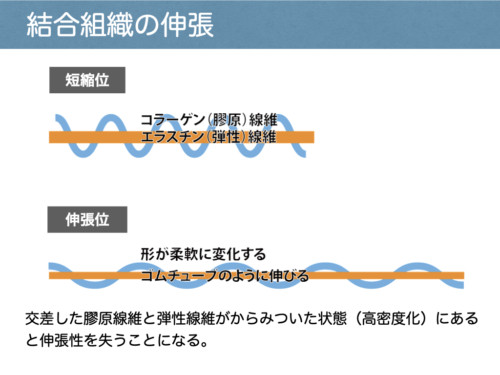
機序:不動などでコラーゲン線維の高密度化(架橋の増加)と滑走低下。筋膜は多方向配列で本来は伸張性があるが、肥厚で弾性低下。
介入の要点:
-
層別に皮膚→皮下→深筋膜→筋の順で滑走改善。
-
摩擦刺激(強擦)で温熱を伴う組織変化を誘導:一点2〜10分が目安。
-
仕上げに自動ROM/荷重課題で再獲得した可動を“使わせて”定着。
③ 関節包性拘縮(結合組織性)
機序:滑膜・関節包は本来伸張性が高いが、炎症/不動→線維化・肥厚で収縮。
介入の要点:
-
深部で徒手摩擦が届きにくい → 温熱(超音波・マイクロ波等)併用が有効。
-
関節モビライゼーションで関節包の方向性に沿った徐々の伸張。
-
インピンジメント様疼痛を呈することがあるため、関節肢位と副運動を厳密に管理。
④ 皮膚性拘縮(結合組織性)
機序:皮下は疎なコラーゲンで本来伸張性が高いが、瘢痕化・線維化で早期に影響が出やすい。
介入の要点:
-
層の同定が最優先。軽い牽引・スキンストレッチ・瘢痕モビライゼーション。
-
深部へは無理に到達しようとせず、表層の滑走回復→下層の順で。
⑤ 靱帯性拘縮(結合組織性)
機序:靱帯は密な平行配列のコラーゲンで伸張性に乏しい。器質変化が起きても伸張での変化は限定的。
示唆:
-
牽引過多は禁忌。関節安定性とROMのトレードオフに留意。
-
近接組織(関節包・筋膜)の寄与を優先的に評価・介入。
⑥ 腱性拘縮(結合組織性)
機序:腱も密な平行配列で伸張性は低い。器質変化に対する徒手伸張の貢献は小さめ。
示唆:
-
過度なストレッチより荷重線の最適化と実用域での滑走改善。
-
筋腱移行部(MTJ)への持続・低負荷伸張は現実的な選択肢。
不動期間と「責任病巣」の移り変わり
-
固定初期(〜約1か月):筋・筋膜由来の寄与が大。
-
長期化:**関節構成体(関節包など)**の比重が増し、不可逆要素が強くなる。
参考表記補正:灰田信英ほか「拘縮の病理と病態」奈良勲ほか編『拘縮の予防と治療』医学書院, 2003 / 岡本真須美ほか 理学療法学 31:36-42, 2004.
臨床フロー:
-
攣縮・疼痛の除外/鎮静 → 2) 原因層の特定(表層→深層) → 3) 原因別介入 → 4) 自動ROMで維持 → 5) 再評価。
攣縮によるROM制限は“拘縮”ではない
-
攣縮は過緊張・虚血・トリガー様の一過性現象。
-
リラクゼーション(呼吸・低負荷等尺・温熱)で即時変化が出やすい → 拘縮と区別する。
よくある質問(Q&A)
Q1. 筋性拘縮はまずどちらを疑う?(筋線維vs筋膜)
A. 臨床上は筋膜の関与が相対的に大きいことが多い。まず皮膚・皮下・深筋膜の滑走を回復し、残存に応じて筋線維性を検討。
Q2. どの層から処置を始める?
A. 表層→深層の順。皮膚・皮下が固いまま深部を狙っても滑走が伝播しない。
Q3. 温熱はいつ有効?
A. 関節包性や深部の線維化で有用。適切な出力・時間を守り、感覚低下・循環障害では慎重に。
Q4. 伸ばすと痛い。我慢すべき?
A. No。防御性収縮を誘発して逆効果。軽い張り感〜中等度で持続し、日内反復で蓄積。
Q5. 固定はどの程度で不可逆化の懸念?
A. 個体差はあるが、1か月超で関節包性の比重増が目立つ。早期可動化と分節的滑走の再獲得を。
Q6. 靱帯・腱性はストレッチ無効?
A. 完全無効ではないが変化は限定的。安定性の確保と実用域の再学習を優先し、周辺組織への介入を主軸に。
最終更新:2025-10-09
