① 膝蓋下脂肪体の損傷(ヒラファットパッド)
役割と動き
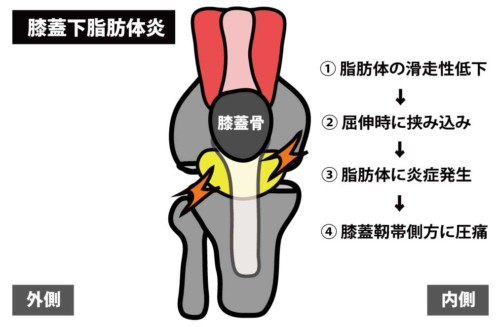
膝蓋骨下の脂肪組織。伸展で前方へ、屈曲で膝蓋骨後方へ滑り込み、膝蓋大腿関節のクッション・潤滑に寄与。
起点となる因子
-
O脚(内反)、下腿過外旋、膝蓋骨周囲の拘縮 → 脂肪体の滑走不全と挟み込みを誘発。
所見の特徴
-
立ち上がり・伸展終末で前面が痛む/歩き出すと軽減しやすい。
-
膝蓋靭帯の両脇〜膝蓋腱深部に圧痛。膝完全伸展で増悪。
対応
-
アライメント修正(膝蓋骨のトラッキング改善、足部の過回内/過回外是正)。
-
脂肪体へのダイレクトマッサージ(穏やかな持続圧+せん断)。
-
大腿四頭筋・腸脛靭帯・膝蓋腱周囲の軟部組織リリース/スライド。
-
初期は伸展終末域の反復を控える。テーピングで膝蓋骨の軽度内側誘導も有効。
② 滑膜の炎症(関節水腫)
機序
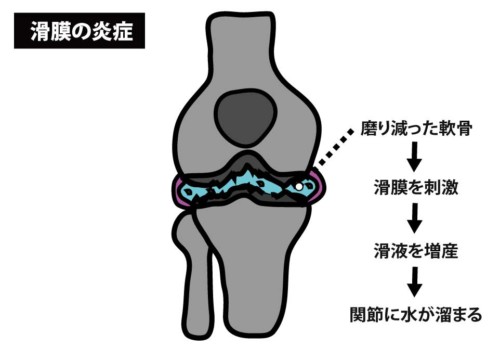
変形性膝関節症などで生じた軟骨片や機械的刺激が滑膜を刺激 → 滑膜炎+関節液増加(“水が溜まる”)。
所見の特徴(脂肪体との鑑別)
-
膝全体の痛み+腫脹・熱感、荷重時痛が強く跛行。
-
10mL程度の関節液増でも内側広筋が抑制されやすい。
-
脂肪体は「起立・伸展で痛むが歩行で軽減」が多いのに対し、滑膜炎は歩いても痛いことが多い。
対応
-
炎症期は免荷・安静(杖・装具)+冷却、必要に応じ医療連携で穿刺・投薬。
-
炎症鎮静後に大腿四頭筋(とくに内側広筋)再教育、股関節・足部の原因アライメントを修正。
③ 膝蓋上包(サプラパテラーバーサ)の拘縮
病態
膝蓋上包の線維化で膝蓋骨の上方滑りが低下 → 脂肪体の滑走不全を二次的に悪化。
評価と介入
-
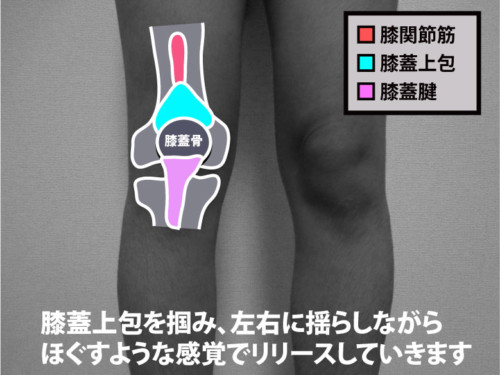
膝蓋骨の上下・内外側グライド低下、上包周囲の索状硬結。
-
親指と人差し指で上包をつまみ左右へ揺動、深部まで沈め骨面から“はがす”意識でリリース。
-
併せて中間広筋/膝関節筋のトーン低下・滑走改善を狙う。
④ オスグッド・シュラッター病(脛骨結節部)
対象:骨端線未閉鎖(およそ12–13歳)男子に多い。
機序:大腿四頭筋の反復牽引が脛骨結節の骨端軟骨板を刺激。
対応:過用の是正(練習量調整)、痛み期はジャンプ・ダッシュ制限。四頭筋ストレッチとフォーム修正。多くは**骨端線閉鎖(~15歳)**で軽快。
⑤ ジャンパー膝(膝蓋腱・四頭筋腱障害)
対象:骨端線閉鎖後(~成人)。跳躍系競技で多く、両側性もしばしば。
対応:活動調整、痛み許容下のエキセン(離心性)強化へ段階移行、四頭筋柔軟性改善。慢性化予防に荷重線と着地動作の再教育。
⑥ 滑膜ヒダ障害(タナ障害)
背景:内側滑膜ヒダが遺残し、屈伸で挟み込まれて炎症。
所見:階段・しゃがみでの急なひっかかり+鋭い痛み、内側上極の圧痛。
対応:炎症期は安静・可動域調整。難治例は関節鏡切除も選択肢。
すぐ使える鑑別フローチェック
-
腫れ・熱感・荷重で全体痛+跛行 → 滑膜炎優位(まず炎症コントロール)
-
伸展終末で前面刺す痛み/歩くと軽減 → 脂肪体疑い(滑走・トラッキング改善)
-
しゃがみ・階段での引っかかり痛 → 滑膜ヒダ or 脂肪体挟み込み
-
成長期の脛骨結節限局痛 → オスグッド
-
跳躍競技で膝蓋腱の点状圧痛 → ジャンパー膝
リハビリの進め方(段階)
-
痛み・腫脹コントロール:免荷、テーピング、必要なら医療連携。
-
軟部組織の滑走回復:膝蓋下脂肪体・膝蓋上包・四頭筋腱周囲のソフトティッシュワーク。
-
アライメント再教育:膝蓋骨トラッキング、股関節外旋/内転の癖、足部の回内/回外を修正。
-
筋機能回復:内側広筋のタイミング→四頭筋・殿筋群の協調、ヒップ主導のスクワットへ。
-
競技復帰:着地衝撃吸収・ケイデンス管理、ジャンプ量を漸増。
よくある質問(Q&A)
Q1. 脂肪体と滑膜炎、どう見分ける?
A. 脂肪体は伸展終末で前面痛が典型で歩き出しで軽減しやすい。滑膜炎は腫脹・熱感+荷重痛が強く歩行で悪化しがちです。
Q2. 水(関節液)は抜くべき?
A. 強い腫脹・疼痛や可動域制限が強ければ医師が穿刺を検討。抜くこと自体は根治ではないため、原因負荷の是正が必須です。
Q3. いつから筋トレ再開?
A. 安静時痛と腫脹が落ち着き、関節可動と滑走が回復してから。まずは等尺性→エキセンへ進めます。
Q4. オスグッドは成長が止まれば治る?
A. 多くは骨端線閉鎖で自然軽快。ただし柔軟性不足と動作の癖が残ると再発や別部位痛の原因になるため、ケア継続を。
Q5. 画像はいつ必要?
A. 反復水腫、ロッキング、外傷直後の強痛、難治では医療機関でUS/MRIを検討。
最終更新:2025-10-06