脛骨高原骨折の概要
-
脛骨上端(高原:tibial plateau)は**中央が隆起(顆間隆起)**し、外側はほぼ平坦〜やや脆弱、内側はやや凹状という特徴。
-
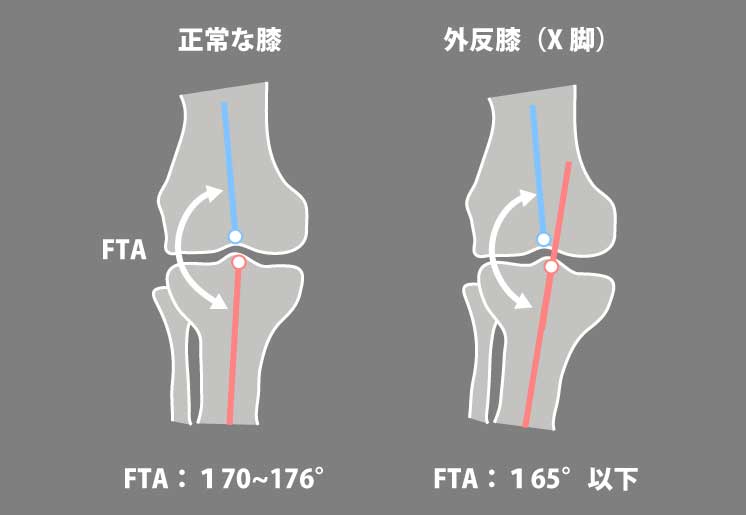
下肢アライメントは軽度外反(FTA目安:約176°)。骨密度は外側が低く、特に前方2/3が脆弱。
→ 外反強制(valgus)+軸圧が加わると、外側関節面の陥没/骨折を起こしやすい。
手術適応(目安)
-
絶対適応
-
楔状骨折で転位あり
-
関節面の陥没 ≥5 mm
-
-
相対適応
-
陥没 2–5 mmで活動性の高い若年〜壮年、不安定性や整復困難が見込まれる症例
-
-
保存療法
-
上記に該当せず、安定型で良好な整復位が保持できると判断される例はギプス/装具固定で対応
-
主な術式
-
関節切開法(book-open法)
関節内骨片と軟骨下海綿骨を一塊で挙上整復し、自家骨/人工骨で充填、スクリュー・プレートで内固定。
-
鏡視下法(開窓法)
外顆下の皮質骨を開窓し、鏡視+透視下で陥没部を充填、スクリュー固定。
術後成績の判定(整理版)
| 判定 | 目安となる基準 |
|---|---|
| 優 | 正常外反度±5°以内、step-off ≤5 mm、変形性変化なし |
| 良 | 外反偏位 >5°かつ ≤10°、変形性変化は最小限 |
| 可 | 中等度の変形性変化、整復不十分 |
| 不可 | >10°の外反変形、中等度〜重度の変形性変化、整復不良 |
術後リハビリの流れ(標準目安)
Ⅰ期:術後〜約6週
-
装具:通常は外固定なし(術者方針に従う)
-
運動療法:患部外トレーニング、神経筋協調(NMC)運動
-
ROM:2週で屈曲90°目標、膝蓋骨モビライゼーション併用
-
歩行:両松葉杖で免荷
Ⅱ期:術後6–12週
-
筋強化:膝周囲筋の等張性中心
-
ROM目標:屈曲90°、伸展0°
-
荷重・歩行:**1/6荷重(6週)→1/2(8週)→全荷重(10週)**へ段階進行
-
平行棒や体重計で荷重量の自己モニタリングを併用
-
Ⅲ期:術後12週以降
-
持久・機能:階段昇降、エアロバイク
-
ROM:全可動域の獲得
-
スポーツ:ランニング許可 12–16週以降(骨癒合・疼痛・腫脹の推移で個別調整)
重点トピック
1. 患部外トレーニング
-
内固定は強固で離開リスクは低い一方、固定は局所の血流を下げやすい。
→ **患部に影響しない周囲筋(足趾・足関節底背屈、膝蓋セッティング等)**を早期から行い、循環促進と萎縮予防。
2. 神経筋協調(NMC)
-
免荷期間が長いと足底からの求心性入力が低下し、復荷後のバランス不良を招く。
→ 早期より感覚入力練習(タオルギャザー、荷重位での軽い重心移動など)を努力性の低い範囲で導入。
3. 段階的免荷と歩行補助具
-
まず平行棒+体重計で荷重感覚を獲得。
-
補助具とおおよその免荷目安(施設差あり)
-
歩行器:免荷約80%(≒荷重20%:つま先接地など)
-
松葉杖(両):免荷約67%
-
ロフストランド杖:免荷約33%
-
Q杖:免荷約30%
-
T杖:免荷約25%
-
-
典型的進行:両松葉(完全免荷)→歩行器 or 片松葉→T杖。
-
杖歩行は3動作→2動作へ段階移行し、歩容の左右差と疼痛反応を常時チェック。
4. 後方重心の修正(再発予防)
-
足関節背屈制限/足部内反があると踵寄り荷重+脛骨内旋を誘発→外側高原の関節圧上昇→外側骨挫傷/半月板損傷の温床に。
→ 足関節背屈可動域の確保、距骨下関節のアライメント是正、前足部の機能的荷重を促すことで外側ストレスを軽減。
よくある質問(Q&A)
Q1. どのくらいの陥没で手術が必要?
A. 一般に5 mm以上は絶対適応。2–5 mmは年齢・活動性・不安定性で相対的適応を検討します。
Q2. いつから体重をかけられる?
A. 目安は6週で1/6→8週で1/2→10週で全荷重。骨折型・内固定の強度で個別調整します。
Q3. リハで最優先は?
A. 可動域(伸展0°の確保)と患部外トレでの循環・筋萎縮予防、そしてNMCの早期導入です。
Q4. 後遺症(外反変形やOA)を避けるには?
A. 適切な整復・充填・固定が大前提。リハでは過負荷を避けた段階的復荷と**アライメント是正(後方重心・内反足の修正)**が鍵です。
Q5. スポーツ復帰の目安は?
A. ジョギングは12–16週以降が一つの目安。痛み・腫脹・筋力左右差・片脚立位バランス等の客観指標で最終判断します。
最終更新:2025-09-18