関節内運動を調べる意義
関節の可動域制限(ROM制限)に直面した際、その原因が**「関節内(関節構成体)」にあるのか「関節外(軟部組織など)」にあるのかを正確に判別することは、治療戦略を立てる上で極めて重要です。
関節内運動(関節モビライゼーション)を用いた評価を行うことで、通常の肢位でのROM測定だけでは判別できない靭帯や関節包の柔軟性、癒着の有無**を直接的に調べることが可能になります。
関節の可動域制限がある場合に、問題が「関節内」にあるか「関節外」にあるかを区別する必要があります。その方法として、関節内運動(関節モビライゼーション)を用いることで、ROM測定だけではわからない靱帯や関節包の長さを調べることができます。
臨床的には主に肩関節周囲炎で用いることになり、肩関節周囲炎では関節包が縮小するので、関節モビライゼーションにて拡大していきます。
その他にも関節包が縮小する原因はありますが、中には関節包を縮小することで可動範囲を狭めて、関節を守っている場合もあります。そのようなケースに関節モビライゼーションを行うと、関節の動揺が大きくなり、疼痛や変形を助長させることにもなるので注意が必要です。
関節の遊び(副運動)の評価と手技
*関節の遊び(joint play)**とは、通常の随意運動(骨運動)では生じない、他動的にのみ引き出せる関節内の余裕です 。これには、以下の4つの主要な動きが含まれます。
遊び滑り (glide): 傾斜 (tilt):引き離し (distraction) 接近遊び滑り (close glide):
遊び滑り(glide)
一方の骨を固定し、反対側の骨を関節面に沿って水平移動させ、主に関節包の緊張度を評価・改善します 。
-300x142.jpg)
傾斜(tilt)
関節面を片側に傾ける動きで、特定の靭帯や関節包の一部を伸張し、その硬さを比較します 。
引き離し(distract)
骨同士を長軸方向へ引き離す動きです。正常な関節では2〜3mmの離開が可能であり、関節全体の余裕を確認します 。
接近遊び滑り(close glide)
SJF(関節ファシリテーション)で用いられる手法で、関節面をわずかに接近させてから滑らせます。これにより関節内の潤滑機構が正常に機能しているかを評価できます 。
構成運動と「凹凸の法則」の活用
**構成運動(component movements)は、骨運動に伴って関節内で必然的に起こる動き(滑り、転がり、軸回転)です 。関節モビライゼーションを治療として用いる際は、以下の「凹凸の法則」**に基づいて誘導方向を決定します。
凸の法則
動く側の関節面が凸面の場合、関節内での「滑り」は骨運動と逆方向に起こります(例:肩甲上腕関節の外転時、上腕骨頭は下方へ滑る) 。
凹の法則
動く側の関節面が凹面の場合、関節内での「滑り」は骨運動と同方向に起こります(例:膝関節の伸展時、脛骨は前方へ滑る) 。
ただし、近年の研究では肩甲上腕関節のように、必ずしもこの法則通りに骨頭が移動しないケースも報告されており、個別の病態評価が重要です 。
転がり(roll)
凸側よりも凹側が広い場合に起こる運動で、関節面がズレながら動きます。転がりが起こる代表的な関節に脛骨大腿関節があり、最大屈曲位では関節は脱臼した状態となります。
軸回転(spin)
いわゆる回旋運動であり、一方の関節面が運動軸に対して回転する動きを指します。凹面でも凸面でも起こり、最も障害を受けにくい動きでもあります。
緩みの位置 (LPP) と締まりの位置 (CPP)
関節内運動の評価や治療を行う際は、関節の肢位を考慮する必要があります。
最大緩みの位置 (LPP):関節包や靭帯が最も緩み、関節の遊びが最大になる肢位です。評価や可動域拡大の初期治療は通常この肢位で行われます 。LPPで遊びが見られない場合は、関節包の短縮や癒着が疑われます 。
締まりの位置 (CPP):関節面同士が最大接触し、靭帯が最も緊張する肢位です 。通常、CPPでは関節面を離開させることはできませんが、ここで遊びが見られる場合は靭帯の断裂や著しい緩みが示唆されます 。
以下に、代表的な関節のLPPとCPPを掲載していきます。
上肢のLPPとCPP
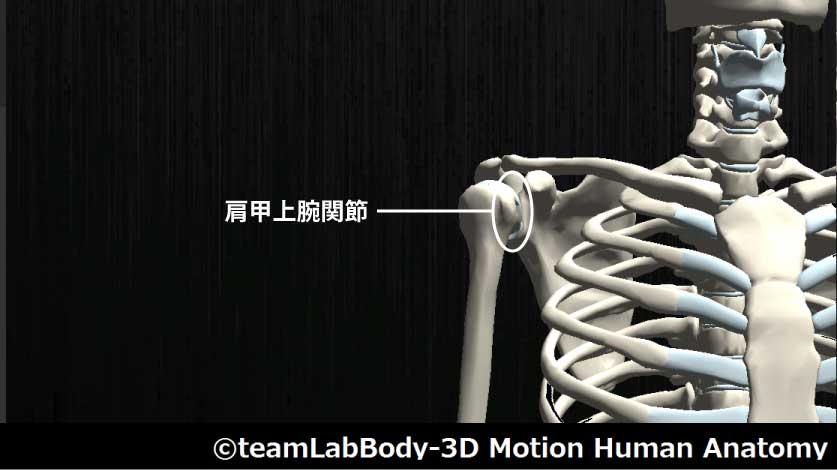
肩甲上腕関節
| 分類 | CPP | LPP |
| 球関節 | 最大外転外旋位 | 外転55度・水平内転30度・外旋10度 |
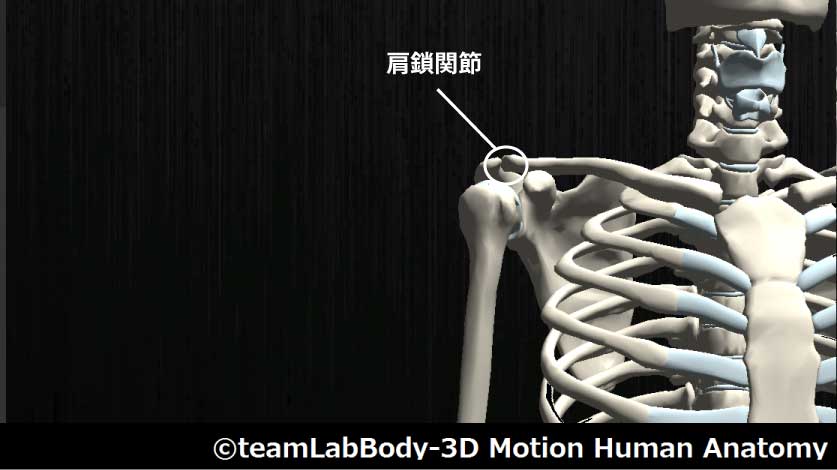
肩鎖関節
| 分類 | CPP | LPP |
| 平面関節 | 肩甲骨回旋位 | 中立位 |
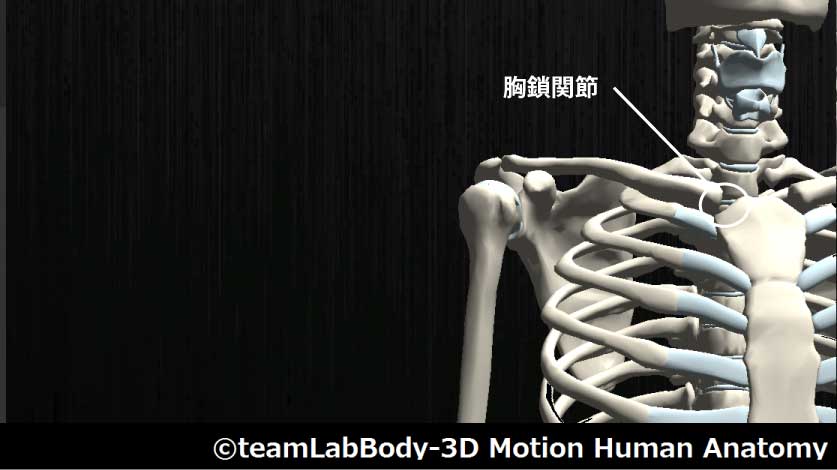
胸鎖関節
| 分類 | CPP | LPP |
| 鞍関節 | 鎖骨挙上回転位 | 鎖骨中立位 |
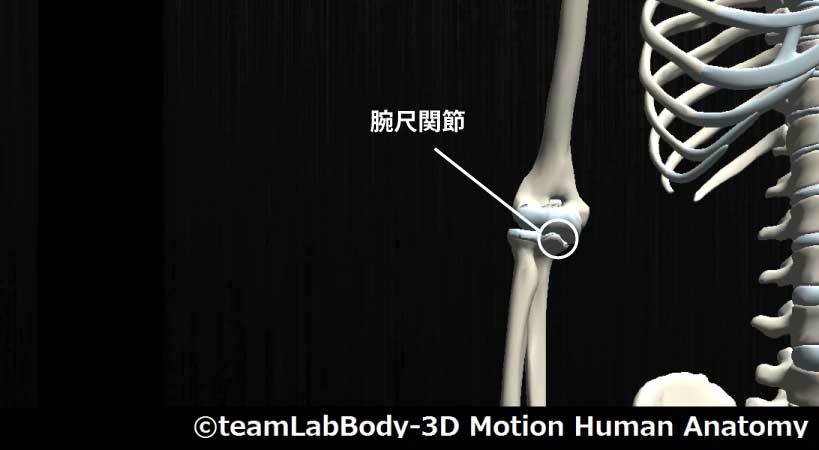
腕尺関節
| 分類 | CPP | LPP |
| 鞍関節 | 完全伸展位 | 屈曲60度・回外10度 |
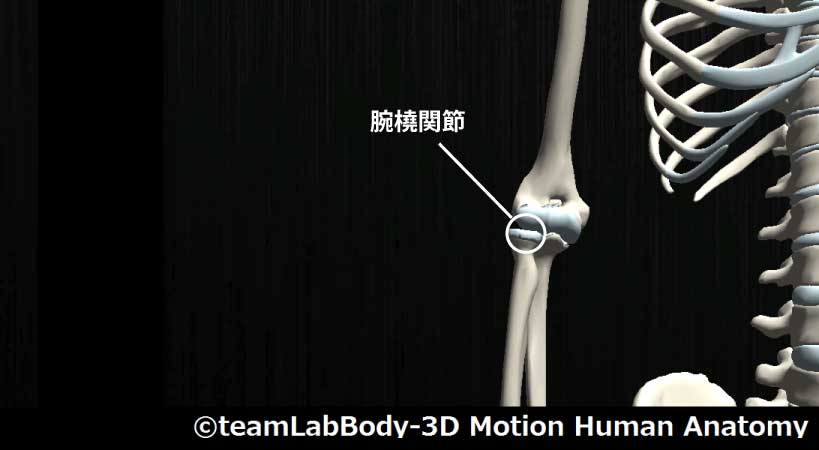
腕橈関節
| 分類 | CPP | LPP |
| 球関節 | 屈曲90度・回外5度 | 伸展回外位 |
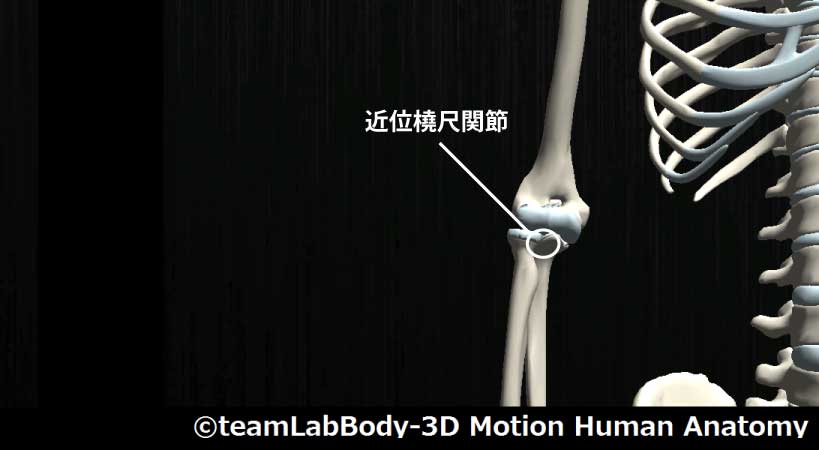
近位橈尺関節
| 分類 | CPP | LPP |
| 車軸関節 | 回外5度 | 屈曲70度・回外35度 |
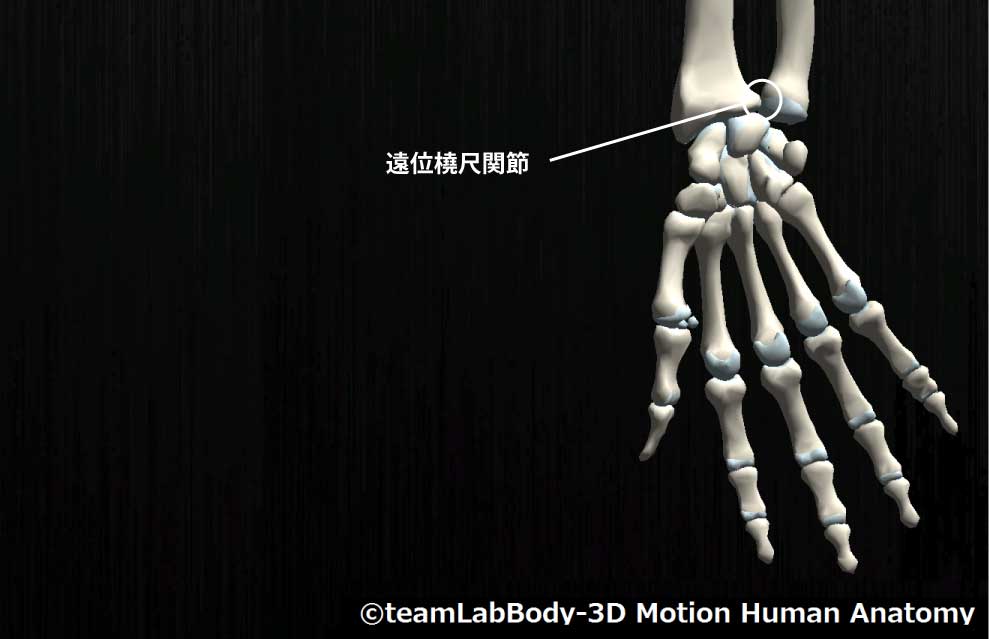
遠位橈尺関節
| 分類 | CPP | LPP |
| 車軸関節 | 完全回内位 | 回外10度 |
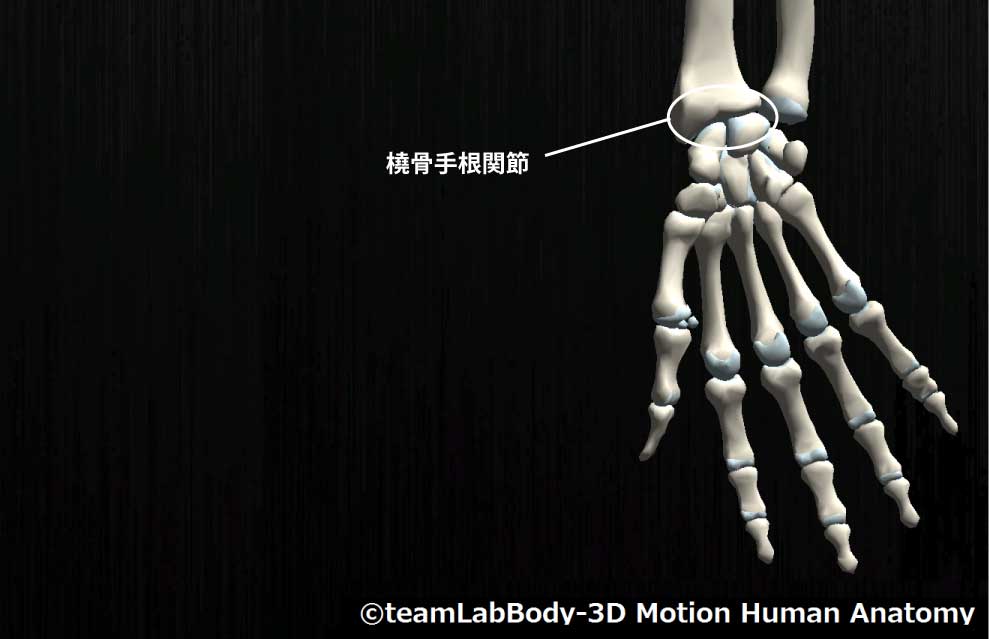
橈骨手根関節
| 分類 | CPP | LPP |
| 顆状関節 | 最大背屈位 | 掌屈10度・尺屈10度 |
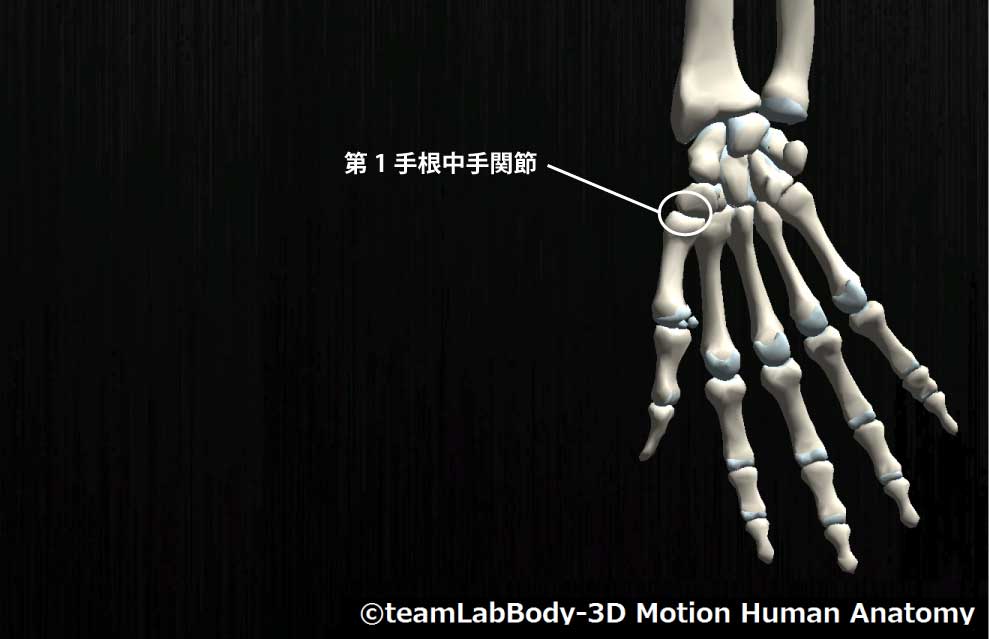
第1手根中手関節
| 分類 | CPP | LPP |
| 鞍関節 | 対立位 | 中間位 |
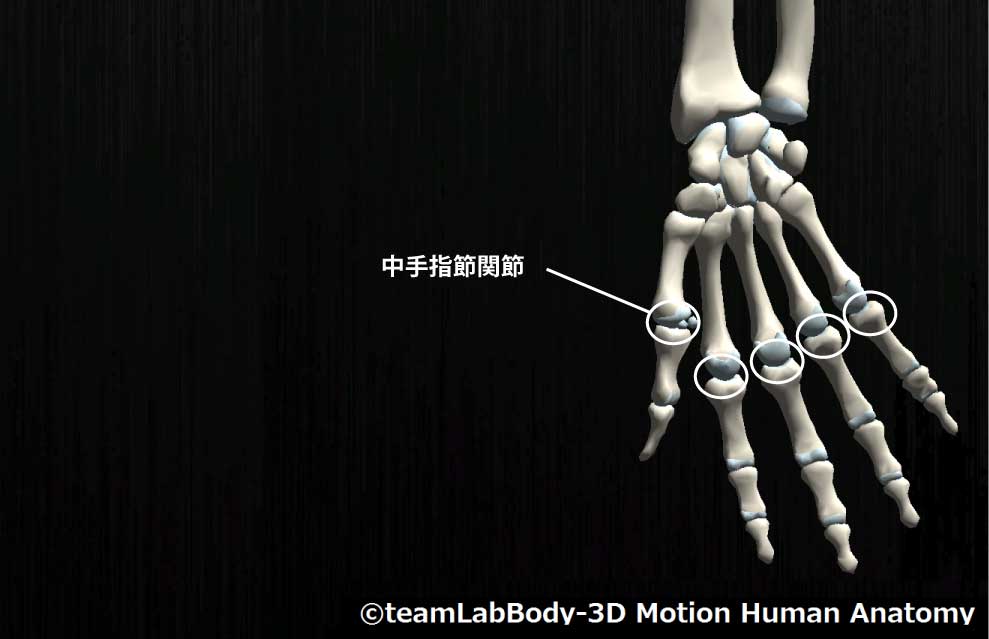
中手指節関節(MP関節)
| 分類 | CPP | LPP |
| 楕円関節 | 最大屈曲位 | 軽度屈曲位 |
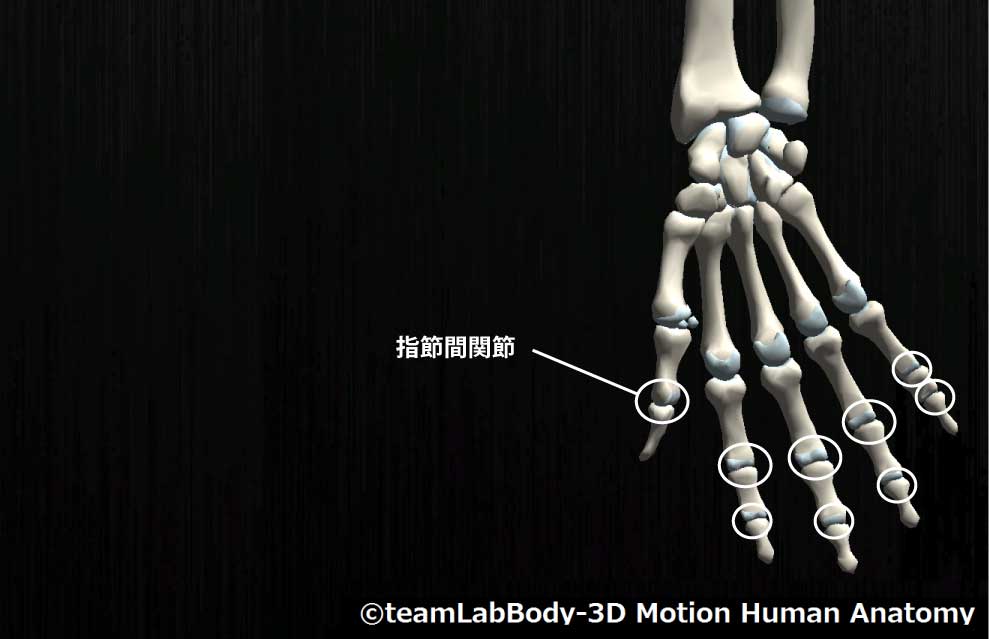
指節間関節(IP関節)
| 分類 | CPP | LPP |
| 蝶番関節 | 完全伸展位 | 軽度屈曲位 |
下肢のLPPとCPP
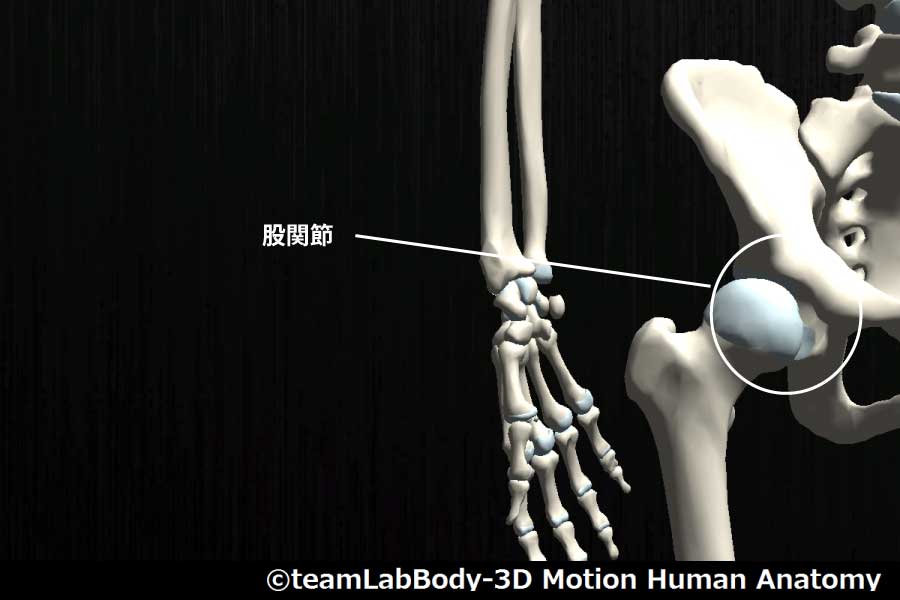
股関節
| 分類 | CPP | LPP |
| 臼関節 | 最大伸展・軽度内旋・軽度外転 | 屈曲30度・外転30度・軽度外旋 |
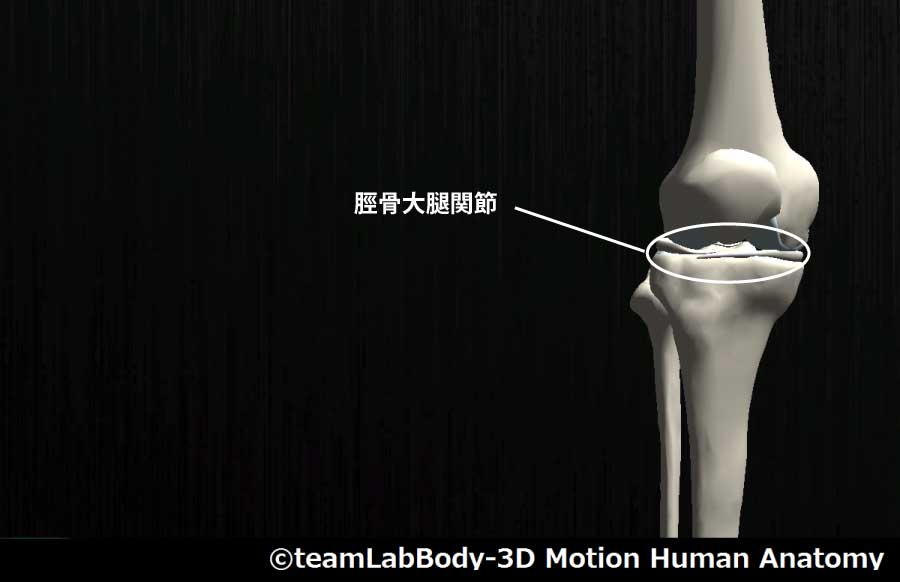
脛骨大腿関節
| 分類 | CPP | LPP |
| 蝶番関節 | 完全伸展位 | 屈曲30度 |
※ ただし、内外旋におけるLPPは屈曲90度となる。
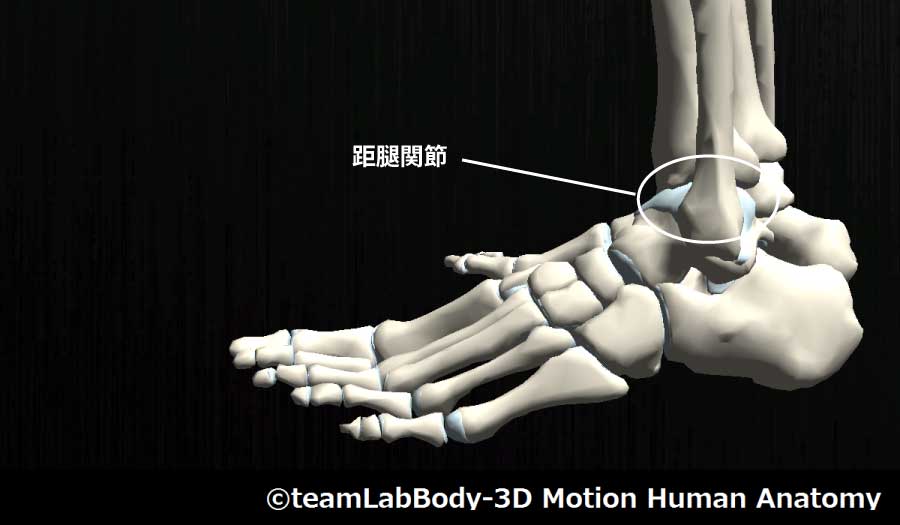
距腿関節
| 分類 | CPP | LPP |
| 蝶番関節 | 最大背屈位 | 軽度底屈位 |
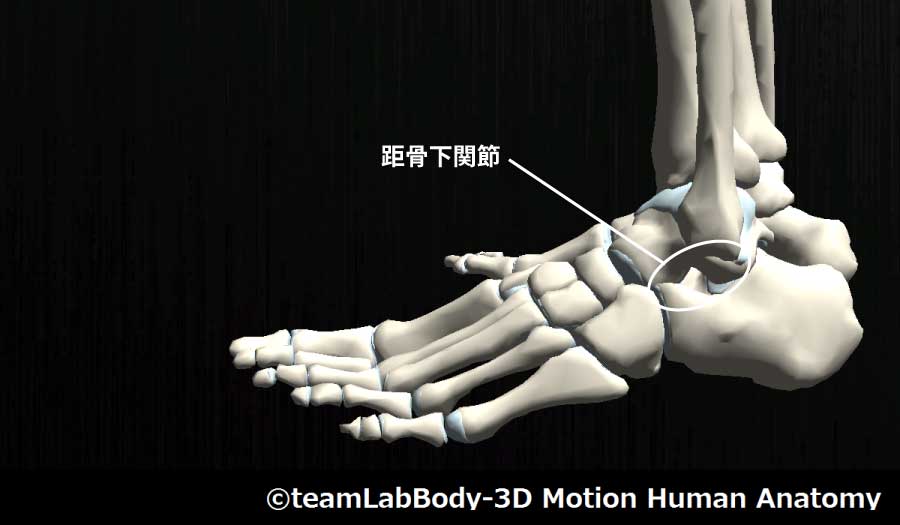
距骨下関節
| 分類 | CPP | LPP |
| 平面関節 | 最大外がえし位 | 軽度底屈・軽度内がえし位 |
距踵舟関節
| 分類 | CPP | LPP |
| 球関節 | 最大外がえし位 | 軽度底屈・軽度内がえし位 |

第1中足指節関節
| 分類 | CPP | LPP |
| 球関節 | 最大伸展位 | 軽度伸展位 |

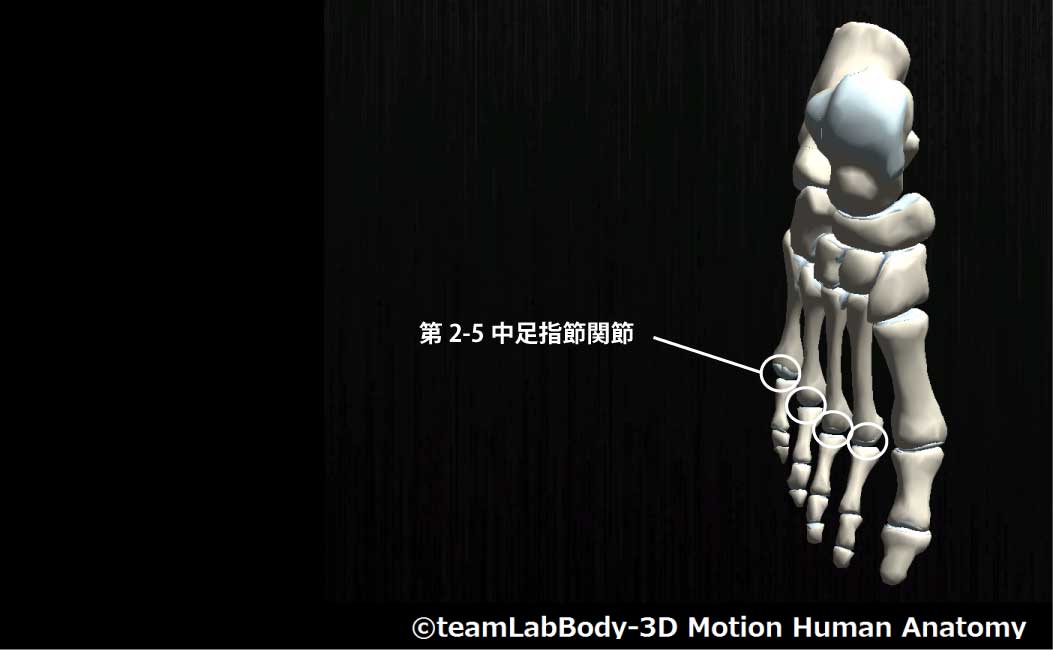
第2-5中足趾節関節
| 分類 | CPP | LPP |
| 球関節 | 最大屈曲位 | 軽度伸展位 |
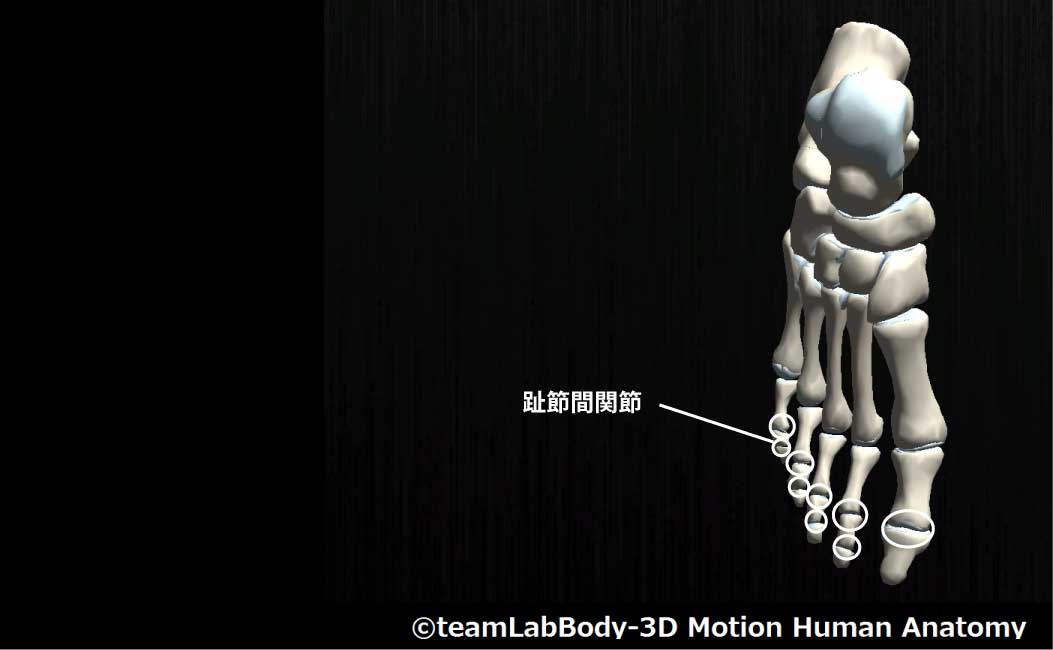
趾節間関節
| 分類 | CPP | LPP |
| 蝶番関節 | 最大伸展位 | 軽度底屈位 |
脊椎のLPPとCPP
環椎後頭関節
| 分類 | CPP | LPP |
| 顆状関節 | 各運動最終域 | 中間位 |

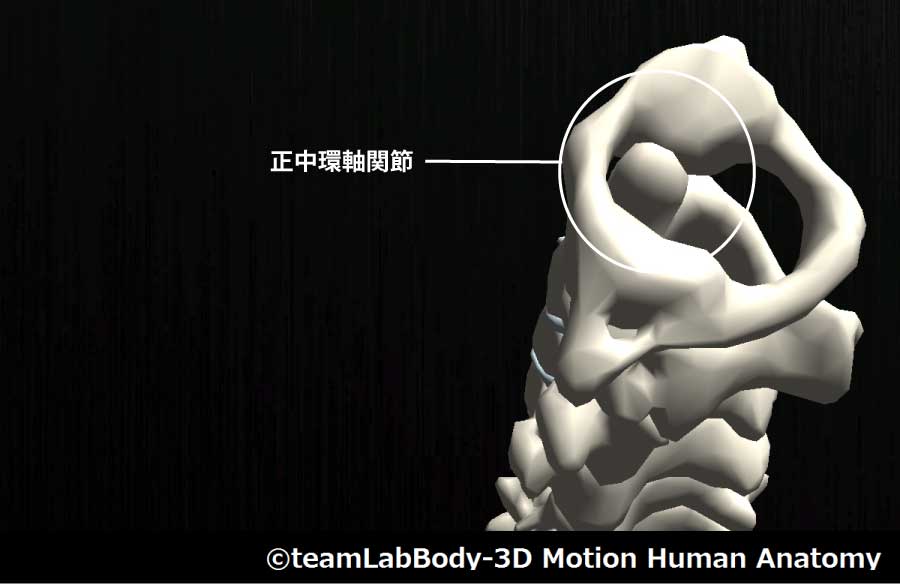
正中環軸関節
| 分類 | CPP | LPP |
| 車軸関節 | 各運動最終域 | 中間位 |
椎間関節
| 分類 | CPP | LPP |
| 平面関節 | 各運動最終域 | 中間位 |

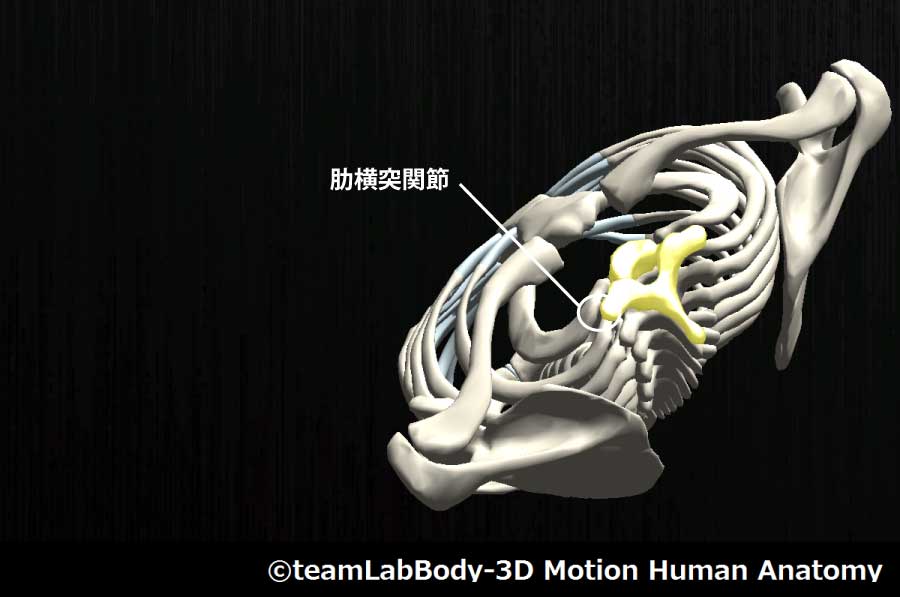
肋横突関節
| 分類 | CPP | LPP |
| 平面関節 | 各運動最終域 | 中間位 |
肋骨頭関節
| 分類 | CPP | LPP |
| 平面関節 | 各運動最終域 | 中間位 |
胸肋関節
| 分類 | CPP | LPP |
| 平面関節 | 各運動最終域 | 中間位 |
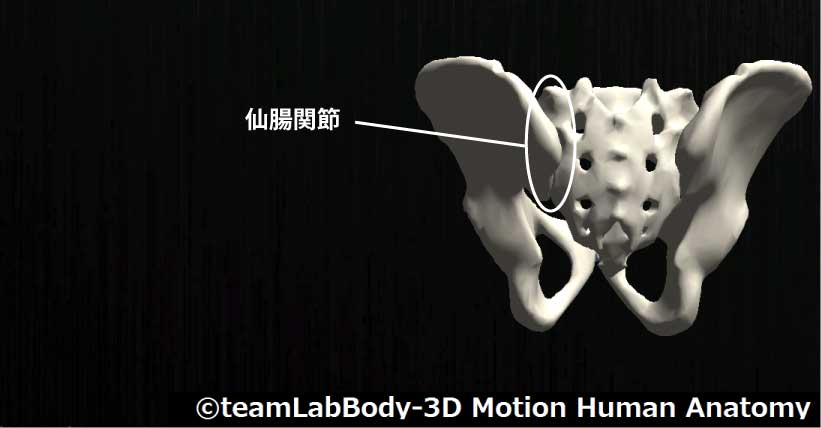
仙腸関節
| 分類 | CPP | LPP |
| 平面関節 | 股関節伸展位 | 股関節屈曲45度 |
評価の精度を高める「エンドフィール」
他動運動の最終域で感じる抵抗感(エンドフィール)は、制限因子の特定に役立ちます 。
ファーム(Firm):関節包や靭帯の伸張感。縮小がある場合は、通常より早く硬い抵抗を感じます 。
ハード(Hard):骨同士の衝突感。骨棘の増殖などが原因です 。
筋スパズム(Muscle spasm):痛みによって反射的に急激な停止を感じる状態で、炎症の存在を示唆します 。
関節内運動の評価は、単に動かない方向を確認するだけでなく、「どの組織が」「どの程度の力で」制限しているかを捉え、運動連鎖やアライメントの影響を含めた総合的な臨床推論の中で実施することが求められます 。
(臨床例)肩関節周囲炎へのアプローチと臨床的注意点
臨床において関節内運動の改善が最も多用されるのは**肩関節周囲炎(凍結肩)**です。この疾患では、関節包(特に下部関節包や前方の腱板疎部)の肥厚や短縮により、全方向への制限が生じます。
時期に応じた対応:疼痛が強い炎症期は、積極的なモビライゼーションは原則NGです。この時期は安静や愛護的な運動に留め、疼痛が落ち着いた拘縮期から、痛みのない範囲で徐々に関節包の拡大を図ります。
事前の準備:モビライゼーションを実施する前に、より表層にある筋攣縮(スパズム)や筋膜・皮下組織の滑走不全を取り除いておく必要があります。これらが残っていると、関節操作によって痛みを助長させる恐れがあります。
超音波治療の併用:関節包や靭帯はコラーゲン含有量が高いため、超音波による熱吸収効率が良い組織です。超音波照射によって組織温を上昇させた直後に関節モビライゼーションを行うと、より効果的に柔軟性を改善できます。
注意点として、中には関節包を縮小することで可動範囲を狭めて、関節を守っている場合もあります。そのようなケースに関節モビライゼーションを行うと、関節の動揺が大きくなり、疼痛や変形を助長させることにもなるので注意を要します。
よくある質問(Q&A)
Q1. 肩関節周囲炎には必ずモビライゼーションを行うべき?
A. 炎症期は原則NG。疼痛と発熱感が落ち着いた拘縮期以降に、痛みの出ない範囲で徐々に。まずは筋・筋膜の防御収縮を和らげてから。
Q2. 滑り方向が分からなくなる…コツは?
A. 「凸が動く→骨運動と逆/凹が動く→同方向」のワンフレーズでOK。迷ったらモデル骨で確認し、痛くない方向を選択。
Q3. 何回・何秒くらい?
A. 目的で変える。疼痛緩和(Ⅰ–Ⅱ)は小振幅・多回数、可動域拡大(Ⅲ–Ⅳ)は中〜終末域で30–60秒×数セットが目安。毎回反応を再評価。
Q4. 関節音(クリック)が出るのは問題?
A. 痛みがなければしばしば関節内の減圧・癒着剥離の過程で生じることも。痛みや不安定感が出たら中止し評価をやり直す。
Q5. うまく広がってもすぐ戻る…
A. 伸ばした直後に自動運動・荷重課題で可動域を使わせる、姿勢・動作学習で再狭小化を防ぐ。ホームエクササイズは必須。
最終更新:2026-04-11
-300x142.jpg)
-300x142.jpg)
-300x142.jpg)


-300x142.jpg)
-300x142.jpg)